Izhodišča in namen raziskave
Demenca je stanje, pri katerem se poleg značilnega upada umskih sposobnosti pogosto pojavljajo tudi vedenjske spremembe in nevropsihiatrični simptomi, ki jih lahko zdravimo z antipsihotičnimi učinkovinami. Pri njihovem predpisovanju ob sočasni prisotnosti demence je zaradi bolezenskega propada živčevja, ki demenco povzroča, in posledično nepredvidljivih učinkov antipsihotikov potrebna dodatna skrb, izsledki preteklih raziskav pa pri njihovi uporabi pri bolnikih z demenco kažejo tudi na večje tveganje za nekatere zdravstvene zaplete in umrljivost. Ker so se številne raziskave osredotočale zgolj na posamezne zdravstvene zaplete in ker si njihove najdbe občasno nasprotujejo, je bil namen povzete raziskave sočasno preučiti tveganje za več neželenih izidov pri uporabi antipsihotikov, pri čemer so bolnike z demenco, ki so jih uporabljali, primerjali z dementnimi bolniki, ki jih niso.
Metodološke značilnosti
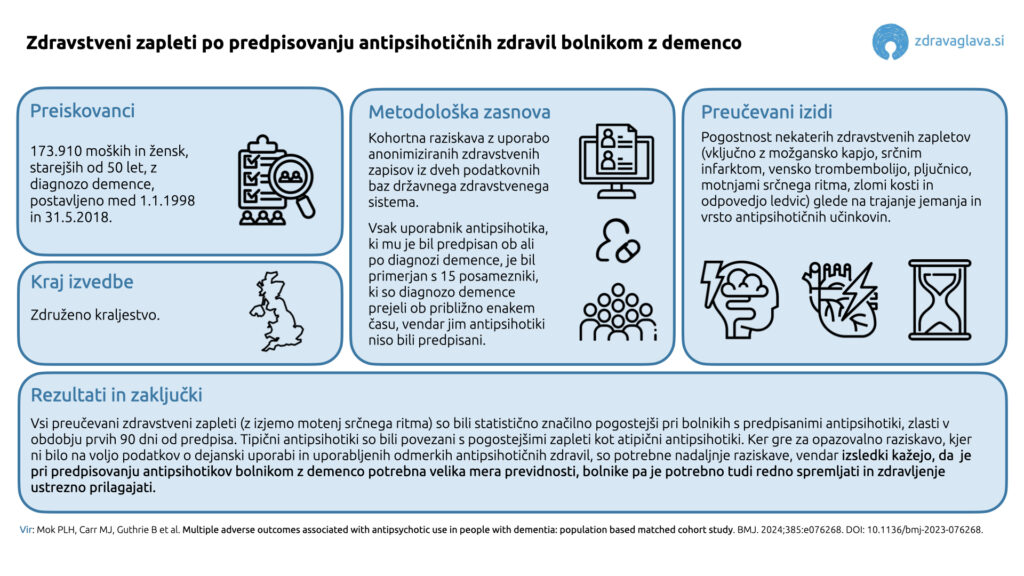
Šlo je za kohortno raziskavo, izvedeno v Združenem kraljestvu, v katero so bili vključeni preiskovanci, starejši od 50 let, z diagnozo demence, postavljeno med 1. januarjem 1998 in 31. majem 2018 (n = 173.910, od tega 63 % žensk, povprečna starost ob diagnozi pa je znašala 82,1 let). Vsak uporabnik antipsihotika (n = 35.339), opredeljen kot tak na podlagi predpisanih antipsihotikov ob ali po diagnozi demence, je bil primerjan s 15 neuporabniki, ki so diagnozo demence prejeli ob istem datumu (ali največ 56 dni kasneje). Iz splošne analize so bili izključeni preiskovanci, ki so jim bili še pred diagnozo demence predpisani antidementivi, iz analize pojavnosti posameznih zdravstvenih zapletov pa preiskovanci, ki jih doživeli pred prvim predpisom antipsihotikov. Raziskovalci so za analizo uporabili anonimizirane elektronske zdravstvene zapise iz dveh podatkovnih baz državnega zdravstvenega sistema (angl. National Health Service, NHS). Glede na izsledke predhodnjih raziskav so pri preiskovancih preučevali tveganje za možgansko kap, vensko trombembolijo, srčni infarkt, srčno popuščanje, ventrikularno aritmijo, zlom kosti, pljučnico in akutno ledvično popuščanje, kot »kontrolne« zdravstvene zaplete (ki naj ne bi bili povezani z rabo antipsihotičnih zdravil, vendar bi lahko izkazovali prisotnost motečih spremenljivk) pa še tveganje za vnetje slepiča in vnetje žolčnika. Pri tem so kot neodvisno spremenljivko upoštevali vrsto antipsihotičnega zdravljenja in čas od predpisa, ki so ga razdelili na tri kategorije: trenutna raba (pojav zdravstvenega zapleta v 90 dneh od predpisa), nedavna raba (pojav zdravstvenega zapleta v 180 dneh od predpisa) in pretekla raba (pojav zdravstvenega zapleta po več kot 180 dneh od predpisa). Dodatno so upoštevali še spol in starost preiskovancev, njihovo etnično pripadnost, družbeno-ekonomski status, kajenje in uživanje alkohola in prisotnost ter zdravljenje pridruženih bolezni.
Rezultati
Rezultati analize so pokazali, da so bili skoraj vsi preučevani zdravstveni zapleti (z izjemo ventrikularnih aritmij) statistično značilno pogostejši pri uporabnikih antipsihotičnih zdravil. Pri trenutnih uporabnikih je bila pljučnica 2,19-krat pogostejša, akutna ledvična odpoved 1,72-krat pogostejša, venska trombembolija 1,62-krat pogostejša, možganska kap pa 1,61-krat pogostejša kot pri neuporabnikih. Pri nedavnih uporabnikih je bil, poleg že naštetih zdravstvenih zapletov, pogostejši tudi zlom kosti, pri preteklih uporabnikih pa je bila v primerjavi z neuporabniki statistično značilno pogostejša le pljučnica. »Kontrolni« zdravstveni zapleti so bili statistično značilno pogostejši le pri preteklih uporabnikih antipsihotikov.
Pogostnost zdravstvenih zapletov se je pri trenutnih uporabnikih razlikovala tudi glede na vrsto predpisanega antipsihotika. Tipični antipsihotiki so bili v primerjavi z atipičnimi antipsihotiki povezani s pogostejšo možgansko kapjo, srčnim popuščanjem, zlomi kosti, pljučnico in akutno ledvično odpovedjo, pogostost venske trombembolije in srčnega infarkta pa se med njimi nista razlikovali.
Zaključki
Izsledki raziskave izkazujejo, da je uporaba antipsihotikov pri bolnikih z demenco povezana z večjim tveganjem za številne zdravstvene zaplete. Avtorji kot prednost opravljene analize izpostavljajo veliko število preučevanih zdravstvenih zapletov pri velikem vzorcu, kot slabost pa opazovalno zasnovo, ki omejuje sklepanje o vzročnosti in možnost izključevanja motečih spremenljivk (npr. večje pogostnosti »kontrolnih« zdravstvenih zapletov pri uporabnikih antipsihotikov, za katero nimajo razlage, in morebitnega medsebojnega vplivanja antipsihotikov in drugih zdravil). Pomembno omejitev predstavlja tudi zanašanje na podatke o predpisu antipsihotikov brez sočasnega uvida v njihovo dejansko uporabo in velikost uporabljenih odmerkov. Zaključujejo, da so potrebne dodatne (po možnosti klinične) raziskave, vendar na podlagi lastnih ugotovitev in izsledkov predhodnih raziskav poudarjajo tudi, da je pri predpisovanju antipsihotikov bolnikom z demenco potrebna velika mera previdnosti, bolnike pa je potrebno tudi redno spremljati in zdravljenje ustrezno prilagajati.
Povzela: Lana Blinc, dr. med.
Bibliografski podatki o objavi
- Mok PLH, Carr MJ, Guthrie B, Morales DR, Sheikh A, Elliott RA, Camacho EM, van Staa T, Avery AJ, Ashcroft DM. Multiple adverse outcomes associated with antipsychotic use in people with dementia: population based matched cohort study. BMJ. 2024;385:e076268. DOI: 10.1136/bmj-2023-076268